Меню
Амниоцентез — это один из видов пренатальной (дородовой) диагностики, проводимый во время беременности для выявления заболеваний будущего ребёнка (хромосомных патологий), удаления излишков околоплодных вод при остром многоводии или введения в амниотическую полость лекарственных средств.
Во время беременности каждая женщина хочет быть уверена в здоровье своего будущего ребенка. Пренатальная диагностика предоставляет будущим родителям информацию о степени риска рождения больного ребенка, а также ставит родителей перед нелегким выбором – при наличии высокого риска родить больного ребенка или прервать беременность.
Диагностика во время беременности может быть:
Неинвазивная пренатальная диагностика выполняется абсолютно всем без исключения беременным женщинам, состоящим на учете в женской консультации или наблюдающимся в частной клинике.
К неинвазивным методам относится ультразвуковое исследование (УЗИ плода), которое проводится минимум трехкратно во время беременности: на сроке 10-14 недель, 20-24 недели, 30-34 недели беременности. А также биохимический скрининг беременности, который проводится всем беременным женщинам в два этапа и заключается в определении в крови беременной женщины уровня специфических белков: α-фетопротеина (АФП), β-частиц хорионического гонадотропина человека (β-ХГЧ), свободного эстриола (СЭ) и ассоциированного с беременностью протеина А (pregnancy associated plasma protein, РАРР-А).
Эти исследования направлены на выявление женщин с высоким риском рождения ребенка с патологией, прежде всего, с хромосомными аномалиями и нарушениями развития нервной трубки.
При неинвазивном обследовании вероятность возникновения хромосомных аномалий у плода вычисляется только по совокупности результатов, полученных с помощью УЗИ и биохимических тестов. Эти скрининговые методики вычисляют риск, но не ставят точный диагноз. Неинвазивное обследование наиболее доступно, совершенно безопасно и безболезненно, однако имеет недостаточно высокую чувствительность – всего 60-80%.
Инвазивная диагностика выполняется только тем женщинам, у которых в ходе скрининга были выявлены отклонения, а также при наличии в семье детей с наследственной и врожденной патологией, повторных самопроизвольных абортах и мертворождениях.
Инвазивная пренатальная диагностика позволяет получить материал плода, необходимый для точной постановки врожденной или наследственной патологии с помощью специальных лабораторных методов исследования.
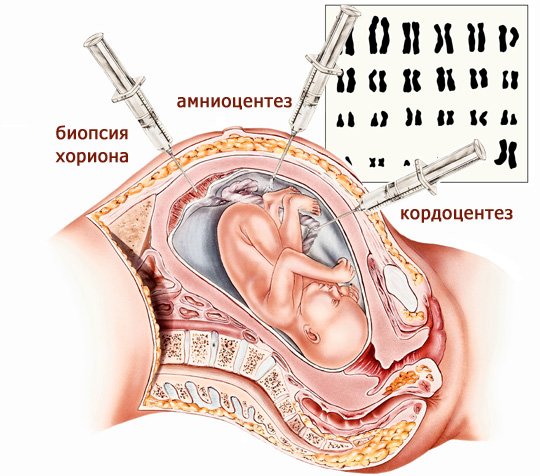
К инвазивным (то есть вмешательство, с проколами) методам пренатальной диагностики относятся:
В случае, когда по результатам неинвазивных исследований беременная попадает в группу высокого риска и её ребенку угрожают пороки развития или хромосомные синдромы (например, синдром Дауна, Эдвардса, Патау), то врач направляет женщину на инвазивную диагностику. Данные исследования обладают очень высокой точностью – 99%.
Амниоцентез можно выполнять во всех триместрах беременности: ранний амниоцентез выполняют с 10-й по 14-ю неделю, поздний амниоцентез выполняют после 15-й недели беременности. Наиболее оптимальный срок с 16 по 20 неделю беременности.
Однако амниоцентез не рекомендовано делать до 15 недели беременности в связи с более высокой частотой прерывания беременности при раннем его проведении, а также вероятностью возникновения деформации стоп у ребенка.
Амниоцентез дает наибольший объем информации при подозрении на генетические мутации, однако он сопряжен с определенными рисками как для беременной женщины, так и для плода, поэтому данная процедура ограничена рядом строгих показаний.
При заборе околоплодной жидкости в первом триместре диагностируются наследственные и врождённые заболевания на генном уровне (врожденные пороки развития).
Во втором и третьем триместре показанием является степень тяжести гемолитической болезни (несовместимость крови матери и плода по резус-фактору), зрелость лёгких плода и наличие (или подозрение на наличие) внутриутробных инфекций плода.
Показания к проведению амниоцентеза:
Женщина, получив плохие результаты по 1-му скринингу или имеющая высокий риск по возрасту, должна решить для себя, согласна ли она на рождение любого ребенка и ждать родов (не всегда при плохих скринингах рождается больной ребенок) или согласиться на инвазивный метод с учетом рисков и подтвердить или опровергнуть опасения врачей.
При проведении процедуры есть определенный риск осложнений. Среди особенно распространённых осложнений выделяют следующие:
По медицинской статистике вероятность развития осложнений после амниоцентеза составляет 1-1,5%.
К противопоказаниям относят острый процесс или обострение хронического воспаления любой локализации, угроза прерывания беременности.
При выявлении высокого риска хромосомной патологии у ребенка, сотрудник медико-генетической консультации в течение суток со дня проведения расчета риска информирует беременную женщину о результате по телефону (при наличии сведений о ее согласии на телефонный звонок) и приглашает на консультацию к врачу-генетику.
Генетик информирует беременную женщину о показаниях, технике выполнения, возможном риске амниоцентеза.
В случае отказа беременной от проведения инвазивной пренатальной диагностики, заполняется отказ от исследования, который вносится в индивидуальную карту беременной и родильницы.
В случае согласия на амнеоцентез женщина подписывает информативное добровольное согласие на проведение инвазивной пренатальной диагностики.

Амниоцентез выполняется по направлению генетика по полису ОМС (обязательного медицинского страхования) бесплатно.
Амниоцентез проводится бесплатно, по направлению генетика.
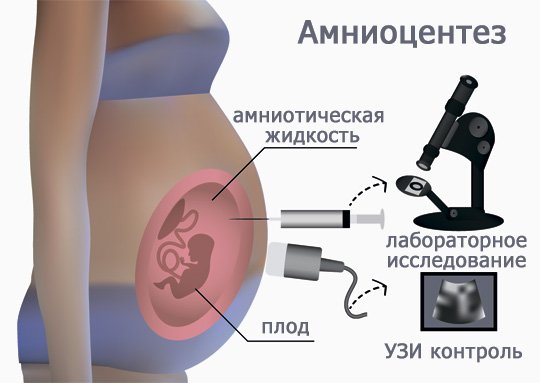
До начала процедуры выполняют УЗИ для определения количества плодов, уточнения срока беременности, локализации плаценты, объёма околоплодных вод.
А также беременная перед процедурой должна иметь результаты следующих лабораторных исследований: мазок из влагалища на флору, общий анализ крови, общий анализ мочи, кровь на ВИЧ, сифилис (RW) и гепатиты В и С.
Амниоцентез проводится амбулаторно (то есть беременная сама приезжает в лечебного учреждение) и строго под контролем ультразвукового исследования (УЗИ).
Проведение инвазивной манипуляции осуществляет специалист, владеющий инвазивными методами диагностики, при участии врача ультразвуковой диагностики и врача-лаборанта.
За 15-20 минут до процедуры внутримышечно вводят 2,0-4,0 мл спазмолитиков (из расчета на кг массы женщины), обычно это Но-шпа, для нормализации тонуса матки.
Беременную укладывают на кушетку. При трансабдоминальном амниоцентезе (через прокол живота) обрабатывают живот антисептиком и производят анестезию кожи (обезболивают) раствором новокаина или лидокаина. Болезненность этой процедуры невелика, скорее неприятная, чем болезненная. Для выполнения амниоцентеза обычно применяют иглу, как для спинномозговой пункции длинной 100-150 мм.
Беременная лежит на спине, но врач может попросить ее повернуться на бок. Женщине во время процедуру важно максимально расслабиться и сохранять спокойствие, так как чрезмерное волнение женщины может вызвать излишнюю двигательную активность малыша.
Для выполнения амниоцентеза под ультразвуковым контролем выбирают место пункции (прокола) в зависимости от расположения плаценты и в максимальном удалении от плода. Чаще всего при данной процедуре прокалывают амниотическую оболочку (плодный пузырь) с целью получения околоплодных вод для последующего лабораторного исследования. Для исследования берут от 5 до 25 мл, чаще 10-15 мл околоплодных вод (амниотическую жидкость со слущенными клетками плода).
Место прокола на животе обрабатывают антисептиком и накладывают асептическую наклейку. Сама процедура длится не больше 10-15 минут.
Если проводится амниоредукция (уменьшение объема плодного пузыря при остром многоводии), то удаляют излишнюю околоплодную жидкость. При необходимости перед извлечением иглы через нее в полость амниона вводят лекарственные препараты.
После окончания процедуры осуществляют оценку состояния плода (наличие и частоту его сердцебиения). При выполнении амниоцентеза в третьем триместре беременности рекомендуют выполнение мониторного наблюдения за состоянием плода. Если беременная и ребенок чувствуют себя хорошо, то в этот же день женщину отпускают домой.
Реабилитация после амниоцентеза не требуется, но желательно постельный режим в течение 24 часов. Исключаются любые физические нагрузки. Могут быть назначены анальгетики, противовоспалительные или антибактериальные препараты.
Тем беременным, у кого отрицательный резус-фактор, в течение 48-72 часов вводится внутримышечно антирезусный иммуноглобулин.
По решению врачебной комиссии на дни проведения соответствующего исследования (сложные гинекологические манипуляции, процедуры и другие исследования) при амбулаторном лечении по прерывистому методу листок нетрудоспособности может быть выдан на дни проведения соответствующего исследования (п. 21 Приказа Минздравсоцразвития России от 29.06.2011 N 624н "Об утверждении Порядка выдачи листков нетрудоспособности").
Амниоцентез позволит исключить несколько десятков хромосомных нарушений плода и позволит дать гарантию, что ребенок родится здоровым на 99%. Данный метод является самым точным для выявления синдрома Дауна.
Срок получения результата с момента получения образца занимает в среднем 14-21 день, то есть две-три недели. Расшифровка амниоцентеза — процедура долгая, так как проводятся следующие анализы:
Необходимость длительного ожидания ответа (а заключение о патологии плода может быть получено не ранее 20–22-й неделях беременности) может стать причиной психоэмоциональных расстройств у беременной. Особенно, если диагноз о наличии хромосомной патологии подтвердится.
Прерывание беременности в эти сроки чревато возникновением ряда осложнений (шок, кровотечение, перитонит, сепсис и др.), а также стресс и депрессия.
Амниоцентез имеет как положительные, так и отрицательные стороны, поэтому до проведения данной процедуры беременная должна взвесить все её плюсы и минусы.
© 2008–2026 www.kukuzya.ru
Всё для родителей о малышах
Свидетельство о регистрации СМИ ЭЛ № ФС 77-51550 выдано Роскомнадзором 26.10.2012г.
Все права на статьи, если не указано иное, принадлежат www.kukuzya.ru.
При перепечатке единичных статей активная гиперссылка на сайт www.kukuzya.ru обязательна.
Копирование всего содержимого сайта и разделов - ЗАПРЕЩЕНО.
Публикация (частичная или полная) в печатных изданиях - только с письменного разрешения владельцев ресурса.